Desafíos y consideraciones de las opciones de tratamiento actuales y emergentes.
Karthik Ramasamy | Francesca Gay | Katja Weisel | Sonja Zweegman | Maria Victoria Mateos | Paul Richardson
RESUMEN
A pesar de la reciente introducción de nuevas terapias para el mieloma múltiple (MM), sigue siendo una enfermedad incurable. A medida que progresa el MM, los pacientes experimentan ciclos de recaída y remisión, con períodos de remisión cada vez más cortos a medida que la enfermedad se vuelve menos sensible al tratamiento. El tratamiento del Mieloma Múltiple refractario recidivante (MMRR) sigue siendo un desafío clínico significativo.
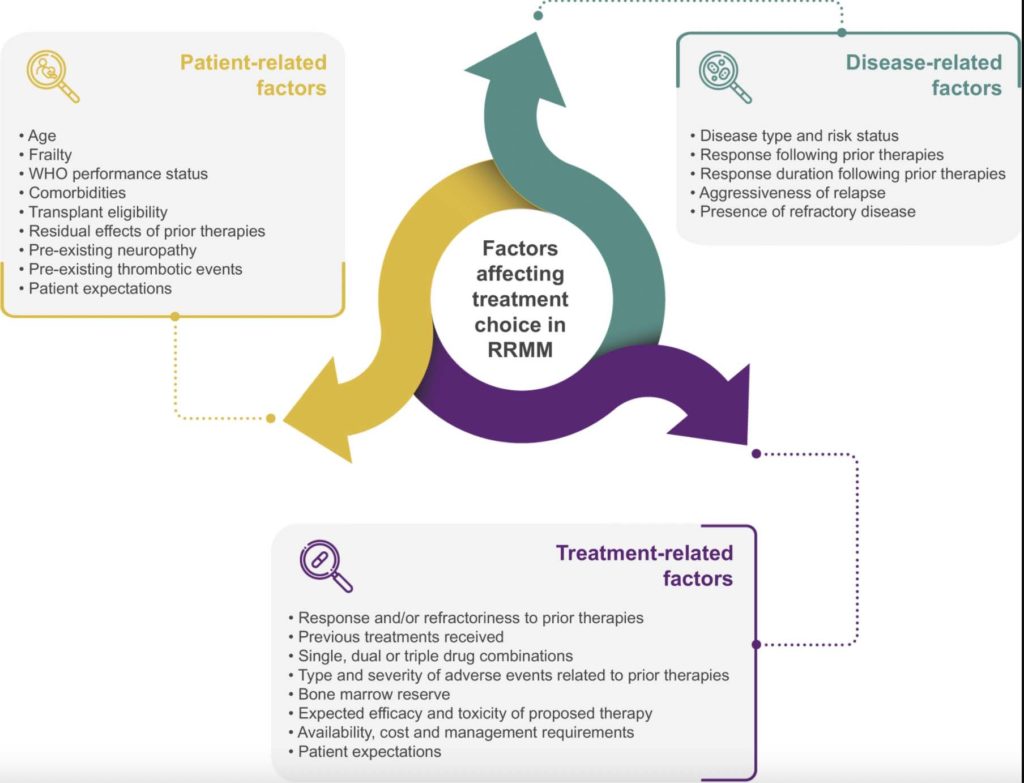
Los pacientes con MMRR (Mieloma múltiple refractario recidivante) son un grupo muy heterogéneo y la elección del tratamiento más adecuado requiere una consideración cuidadosa. Además, el número de opciones de tratamiento para el MM está creciendo continuamente sin un consenso definitivo que oriente a los médicos tratantes.
La aparición de inhibidores del proteasoma de segunda generación (p. Ej., Carfilzomib e ixazomib), fármacos inmunomoduladores (p. Ej., Pomalidomida) y anticuerpos monoclonales (p. Ej., isatuximab) ha ampliado un panorama de tratamiento ya complejo. Esta revisión proporciona un resumen claro de los tratamientos disponibles para el MM y analiza cómo adaptar los tratamientos a las necesidades individuales de los pacientes. También se discuten los tratamientos novedosos que se encuentran actualmente en desarrollo clínico, como venetoclax, melflufen y terapias con células T con CAR.

INTRODUCCIÓN
El tratamiento del mieloma múltiple (MM) ha evolucionado considerablemente durante las dos últimas décadas . Una mayor comprensión de la biología de la enfermedad, el desarrollo de nuevas terapias y una mejor atención de apoyo han ampliado la esperanza de vida y mejorado la calidad de vida de los pacientes. Sin embargo, el MM sigue siendo una enfermedad incurable. Casi todos los pacientes experimentan recaídas y progresión de la enfermedad, lo que requiere un cambio de tratamiento.
Si bien las terapias más nuevas han ampliado las opciones de tratamiento, el
panorama de tratamientos en evolución ha creado desafíos. Los pacientes con mieloma múltiple refractario recidivante (MMRR) son heterogéneos y la elección de qué fármacos utilizar y cuándo requiere una consideración cuidadosa. No existe un algoritmo de tratamiento simple, y las opciones terapéuticas se ven influenciadas por múltiples factores.
Patobiología e impacto de RRMM
A pesar de que los nuevos regímenes de tratamiento mejoran los resultados, el pronóstico de los pacientes con MMRR (Mieloma múltiple refractario recidivante) continua siendo variable en el entorno de vida real. Los resultados pueden ser particularmente pobres para los pacientes que han recibido un tratamiento previo intenso y / o son resistentes al tratamiento múltiple. Comprender la patobiología de RRMM ayudará a identificar subpoblaciones de pacientes que pueden beneficiarse de enfoques terapéuticos especializados.
Al mismo tiempo que avanza la enfermedad, los pacientes experimentan un patrón
repetitivo de remisión y recaída a medida que pasan por las opciones terapéuticas. Cada período de remisión suele ser más corto que el anterior a medida que el tumor se vuelve más agresivo.
Con el tiempo, las presiones selectivas contribuyen a la inestabilidad genómica y la evolución clonal, lo que posteriormente impulsa la progresión y la resistencia al tratamiento, así como una mayor carga de síntomas. En un estudio retrospectivo, se notificó ≥1 comorbilidad en el 60% de los pacientes después de la primera línea de tratamiento frente al 77% después de ≥5 líneas. Por tanto, la necesidad de tratamiento de apoyo y la tasa de hospitalización aumentan con líneas posteriores .
Otro estudio retrospectivo mostró que los pacientes que eran refractarios al tratamiento tenían una mayor carga de síntomas al inicio del tratamiento de segunda línea en comparación con los que habían recaído (insuficiencia renal, 52,8% frente a 37,9%; anemia, 65,2% frente a 45,3%; hipercalcemia, 15,7% frente a 3,7%). %; y enfermedad ósea, 30,3% frente a 23,7%, respectivamente) [ 7 ]. Estos datos de vida real destacan, no sólo la considerable carga de MMRR (Mieloma múltiple refractario recidivante), particularmente en pacientes que han recibido múltiples líneas de tratamiento, sino cómo los resultados del tratamiento difieren entre el entorno clínico y la vida real.
Los pacientes que presentan anomalías citogenéticas de alto riesgo (p. Ej., Del [17p], t [4; 14], t [14; 16], t [14; 20], ganancia de 1q) tienen peores resultados que los que no las tienen, a pesar de tasas de respuesta similares.
La población subclonal también varía en la recaída, lo que lleva a un dominio cambiante de diferentes clones a lo largo del tiempo. Esto puede explicar por qué la duración de la respuesta , la supervivencia libre de progresión (SLP) y la supervivencia general (SG) disminuyen con las sucesivas líneas de tratamiento .
Comprender la composición clonal de MM mediante la secuenciación del exoma completo antes de cada tratamiento puede, en el futuro, ayudar a guiar la toma de decisiones terapéuticas mediante la identificación de combinaciones que puedan dirigirse de manera efectiva a múltiples subclones. Este concepto se está evaluando en el estudio MyDRUG en curso, en el que los pacientes con MMRR (Mieloma múltiple refractario recidivante) y 1-3 terapias previas se asignan a uno de los seis grupos de tratamiento en función de la presencia o ausencia de mutaciones accionables específicas asociadas con MM.
La progresión de la enfermedad también depende de la interacción entre las células MM y el microambiente del tumor. Varios tipos de células, incluidas las células B, las células T, las células asesinas naturales, los osteoclastos, los osteoblastos, las células del estroma y las células endoteliales, forman interacciones estrechas y apoyan el crecimiento de las células MM.
Los cambios en el microambiente de la médula ósea y la marea / evolución clonal también son responsables de otras manifestaciones clínicas asociadas con la enfermedad recidivante / refractaria, incluida la enfermedad extramedular y / o la leucemia de células plasmáticas . Se cree que se producen tasas más altas de recaída extramedular en pacientes que se han sometido previamente a un trasplante de células madre . El tratamiento en el sistema nervioso central es especialmente difícil, ya que la mayoría de los fármacos aprobados no pueden atravesar la barrera hematoencefálica ,
con las excepciones de pomalidomida y marizomib (un inhibidor del proteasoma [IP] de segunda generación actualmente). en desarrollo clínico).
Los datos sobre las respuestas al tratamiento para pacientes con enfermedad extramedular son limitados; sin embargo, un estudio retrospectivo reciente mostró que los pacientes con enfermedad extramedular en tejido blando en el momento de la recaída tuvieron peores resultados que aquellos con afectación ósea o aquellos con enfermedad
extramedular en el momento del diagnóstico. La enfermedad extramedular en recaída debe tratarse como enfermedad de alto riesgo.
Opciones de tratamiento para pacientes con MMRR (Mieloma múltiple refractario recidivante)
La reciente aprobación de terapias, incluidos los inhibidos de proteasoma (IP) de próxima generación y los medicamentos inmunomoduladores (IMiD), los anticuerpos monoclonales (mAb) y otras nuevas clases de medicamentos, ha proporcionado opciones de tratamiento novedosas y efectivas.
Fuente: https://www.sciencedirect.com/science/article/abs/pii/S0268960X2100014X?dgcid=coauthor



